資料來源與版權所有:肝病防治學術基金會
腹部超音波揪病灶 有掃有保庇!
諮詢╱陳健弘(臺大醫院雲林分院副院長、臺大醫學院內科副教授)
撰稿╱翁孟慈(臺大醫學系助理教授)
腹部超音波檢查可說是肚子的「聽診器」,可以揪出腹部許多器官的疾病,尤其是國人害怕的肝癌,可以早期發現,對癌症防治有很大的貢獻,也是確保國人健康的利器!
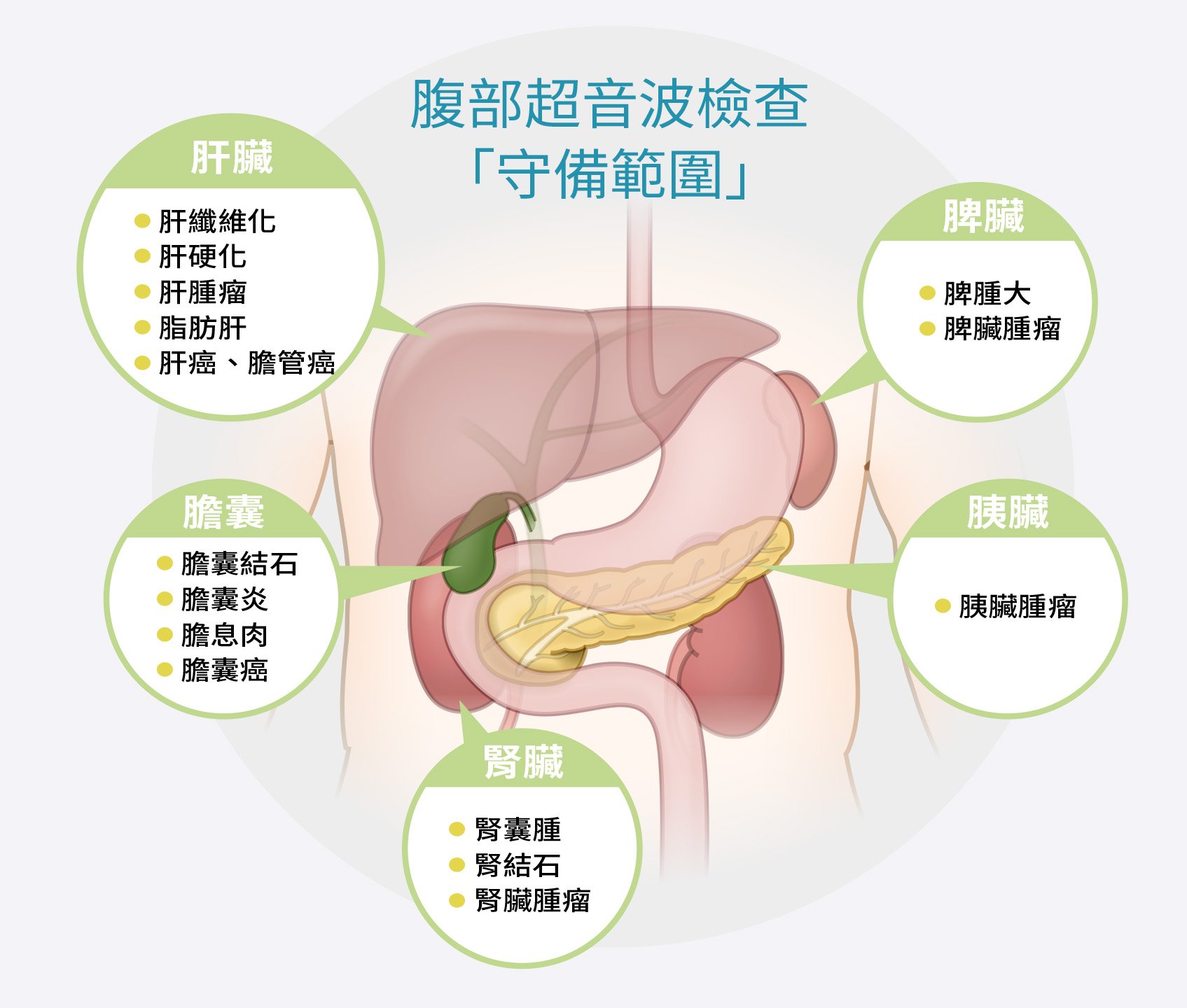
腹部超音波是一種影像學檢查,醫師可用它來觀察腹部器官,包括肝臟、膽囊、脾臟、胰腺和腎臟等;而且它沒有什麼副作用,也不具侵入性,不會造成疼痛不適,必要時可以多次檢查。
以肝臟來說,腹超可看出肝臟的質地及表面,正常的肝臟在超音波下呈現的是細緻、均勻的質地及平滑的表面。如果有異常,醫師可以即時研判是什麼樣的病灶,必要時再輔以電腦斷層(CT)、磁振造影(MRI)、肝穿刺等其他檢查來確認。
不過,對於監測肝臟健康而言,抽血與腹部超音波可說是相輔相成的,超音波是一種型態上的診斷,而抽血檢查是功能上的診斷。肝臟可能有發炎但還不到超音波可以看出來變化的程度,所以有些病人雖然肝發炎指數不正常,但超音波診斷是正常的。反過來說,也有可能肝發炎指數正常,但超音波已發現肝實質病變或肝硬化,甚至肝癌。此外,不同原因所造成的肝炎,在超音波之下無法區分,所以無法單獨藉由超音波檢查確認哪一型肝炎,必須靠抽血檢查才知道。兩種檢查相輔相成,缺一不可。
腹超下的病灶,一一現形!
當您接受腹部超音波檢查時,可能完全正常,也可能有一些異常的發現。以下針對腹超檢查可能發現的病灶一一解析:
1.肝臟血管瘤
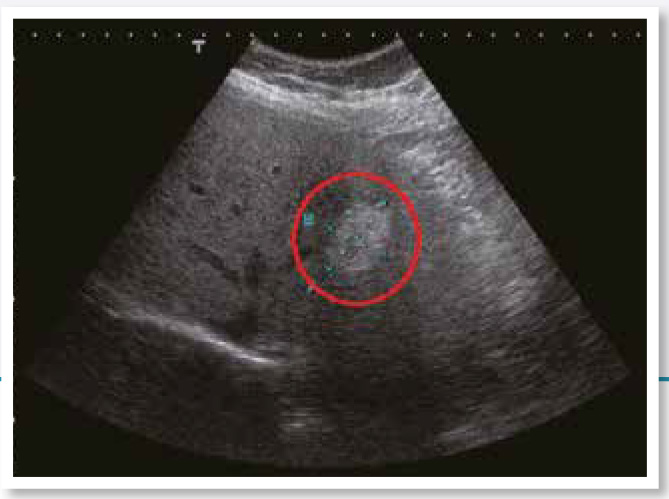
這是最常見的肝臟良性腫瘤。典型的肝臟血管瘤,在超音波下呈現高亮度、界線清楚,醫師超音波一掃大概就能判斷,但是也有一些是不典型的肝臟血管瘤,需要安排進一步檢查(如電腦斷層、磁振造影甚至血管攝影等)來確定。
肝血管瘤的盛行率從0.4%到20%不等,其中3~4成患者是多發性,也就是不只一顆。形成的原因仍不清楚,可能是先天性血管畸形,因血管內壓變化導致血管叢擴張而形成。
任何年齡均可發生肝血管瘤;然而,大多數(60%至80%)是在30至50 歲之間診斷出來的。血管瘤在女性中較常見,女比男約為3:1。至於大小,從1公分以下到超過20公分都可能,但大多數血管瘤小於5公分。左、右肝都可能有,但較常出現於右葉。
肝血管瘤是良性的,不會變成肝癌,也不是肝癌的前身。多數肝血管瘤患者沒有症狀也不需要治療,所以當得知自己有肝血管瘤,無需緊張,依照醫師建議定期追蹤即可,主要是觀察有沒有變大。若因血管瘤出現症狀(如腹脹、腹痛),才需要評估是否手術。如果沒有症狀就無須治療,可以和平共處。絕大部分的血管瘤是不用開刀的。
若血管瘤需要手術,手術方法包括肝切除術或腫瘤摘除術。此外,對於一些巨大血管瘤(尺寸>10 cm)的患者,可先進行經導管動脈栓塞,縮小腫瘤尺寸,再進行手術。
2.肝內鈣化點
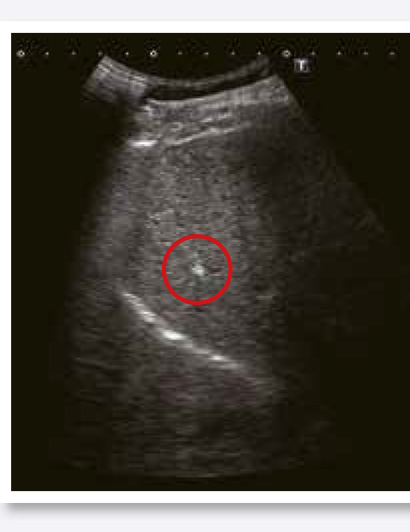
在超音波影像下,肝內鈣化點會呈現亮亮的白色小點,且常常拖著一個長長的陰影。肝臟鈣化點的原因可能是過去感染、發炎或受傷後的結疤。此外,肝臟發育不良、肝內膽管結石也可能在肝臟內部形成鈣化點。一般不會有症狀,與肝硬化也沒有關聯,只需定期追蹤即可。
3.肝囊腫(肝水泡)
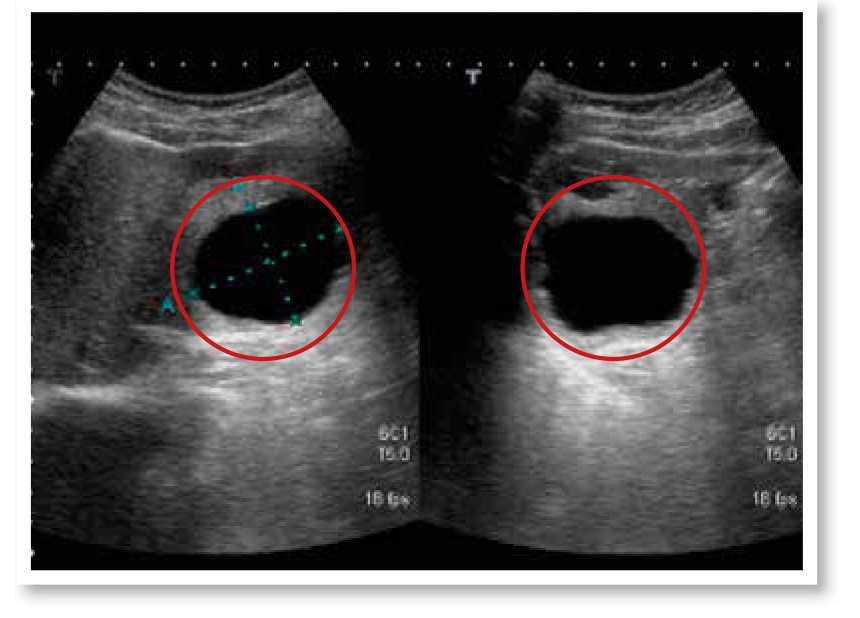
肝囊腫屬於良性肝腫瘤,是長在肝臟裡面的一個密閉囊腔,內部充滿液體,外面則包覆著單層表皮細胞,很像一個水球,所以又稱為水泡。可分為單純性囊腫及多發性囊腫。其在超音波下的影像特徵包括呈圓形或卵圓形的黑影、界線清晰平滑等,對醫師來說判斷並不困難,幾乎不會有誤認為是惡性肝腫瘤的可能。
肝囊腫可分單純性及多發性。單純性囊腫發生原因不清楚,多為先天性,囊腫數目大多在10個以下。至於大小從不到1公分到20幾公分都有可能,十幾公分大的肝水泡也不算少見。
有肝水泡怎麼辦?多數病人沒有症狀,且增大速率通常極為緩慢,一般只要定期追蹤即可,只有少數的病人會因為囊腫太大而產生症狀。
肝水泡的大小不是問題,有無症狀才是決定是否要處理的關鍵。也就是說,醫師通常會依照是否出現症狀來決定處理方式,而非大小。
若水泡太大且引發症狀,處理方式包括:內科囊腫液抽取、純酒精硬化治療或外科手術。手術處理方式包括:以腹腔鏡方式或傳統手術在水泡上開天窗(deroofing)、或以傳統手術切除水泡。
至於多發性肝囊腫與遺傳有關,一般是顯性遺傳,也就是說若父親或母親有多發性囊腫,則小孩也極可能會有。多發性肝囊腫的大小不一,數目可以多到數不清。隨著年紀的增加,囊腫的數目通常有變多及變大的趨勢,甚至肝會腫大到從腹部即可觸摸到,病人可能會有腹脹、腹痛、噁心、嘔吐等症狀。
4.脂肪肝
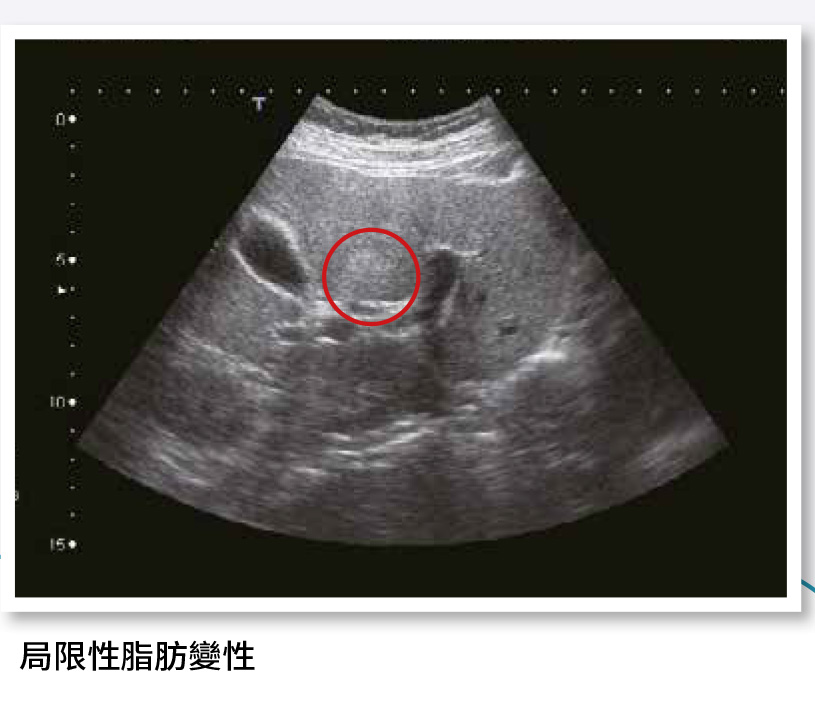
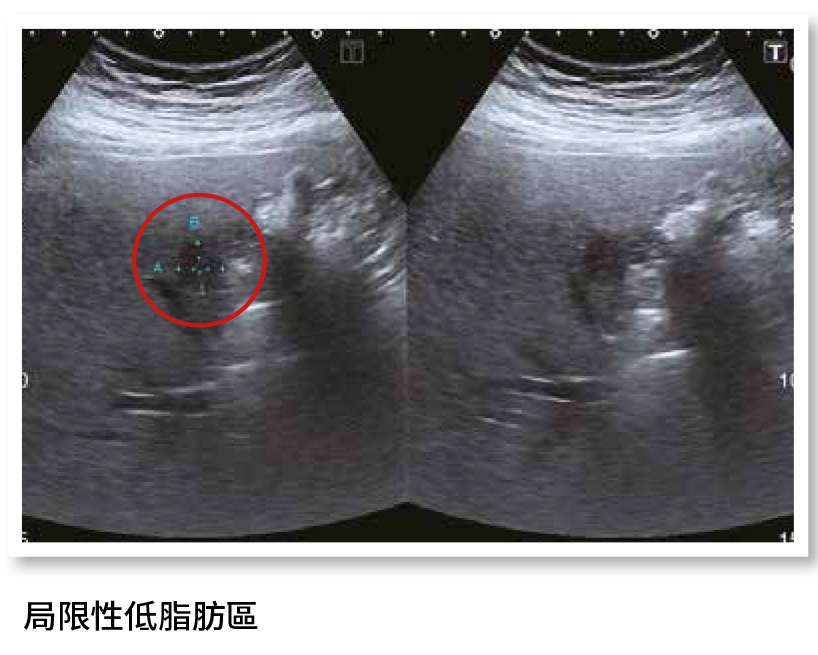
在超音波下與腎臟對比,有脂肪肝處看起來會比較亮、比較白。脂肪肝通常為全面性,也可能僅局部出現。脂肪分布不均勻之情況可分為兩種情形:
a.局限性脂肪變性(focal fatty change):在肝內局部脂肪較多的地方,會呈現局部較白的區域。(如圖紅色圈圈所示)
b.局限性低脂肪區(focal spared area):在全面脂肪肝中有局部脂肪較少的地方,會呈現局部的較黑區域,好發於膽囊周圍及肝臟的中間小葉。
脂肪肝是最常見的肝臟疾病。造成脂肪肝的危險因子包含:中央型肥胖、第二型糖尿病、血脂異常和代謝症候群。脂肪肝在全世界的盛行率從6%~35%(中位數為20%)。患者的AST和ALT指數可能正常或輕度升高,若指數上升,通常是在正常上限的2到 5倍內。目前唯一被確認有效的脂肪肝治療方法是運動與減重。脂肪肝是一種可逆的狀態,經過飲食控制及運動減重後,脂肪肝就可以消除。
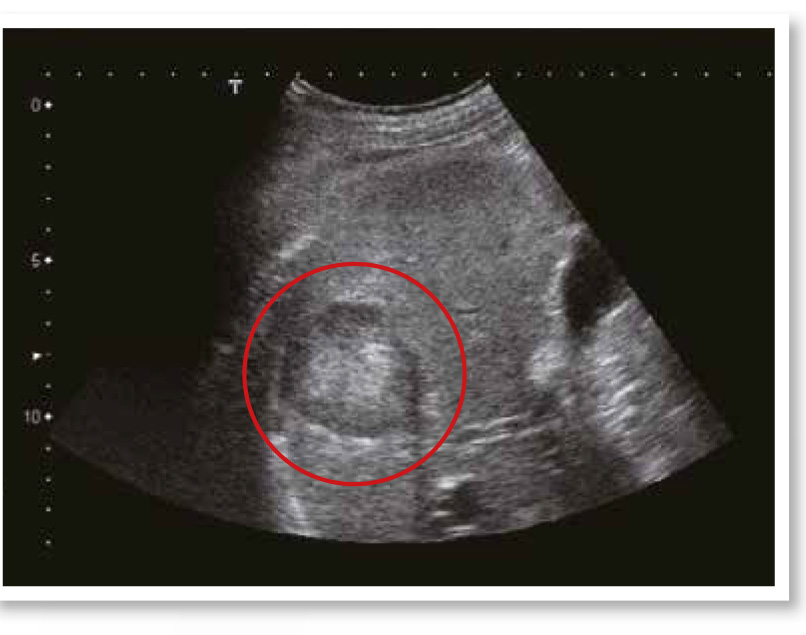
5.肝實質病變
肝實質病變就是肝的質地看起來不均勻、較粗糙,表面不是那麼光滑,但又還沒達到肝硬化的程度,通常是顯示肝臟過去曾經發炎,或是現正處於發炎所引起的肝內纖維組織增生(亦稱肝纖維化)。治療須從可能致使肝臟發炎的病因著手防治,在台灣最主要的病因就是B肝病毒及C肝病毒。
6.肝細胞癌(肝癌)
腹部超音波的重要功能之一就是可以早期發現肝腫瘤,在一個有充分經驗的超音波操作者手中,小至直徑1公分的肝腫瘤都有機會發現,且在大部分情況下可依據此腫瘤在超音波所呈現的影像,來判斷此一腫瘤到底是肝癌、血管瘤還是轉移性癌。
如果是肝癌,較少「多發性」(多顆),如果一次就發現多顆,通常會有一顆主要大腫瘤合併其他較小的腫瘤,而若是其他癌症轉移到肝臟,通常是多顆大小類似的腫瘤,這是轉移癌與肝癌的差別之一。
此外,在超音波下,肝癌外圍有時會有一圈模糊的黑影(如同暈圈),腫瘤內部呈現結節內有結節的特性。
肝癌是國人最常見的原發性肝臟惡性腫瘤,在台灣十大癌症發生率排名第4,患者通常合併有肝硬化或慢性肝病。肝癌的危險因子包括:肝硬化、慢性B或C型肝炎感染、酒精性肝炎或脂肪肝。男性肝癌的盛行率高於女性,男女比例約為3:1。
肝癌的治療方式包含手術、肝臟移植、局部治療(包含酒精注射治療、無線射頻燒灼術、微波凝固治療)、肝動脈栓塞、化學治療、標靶治療及免疫療法…等。治療方式由醫師依據患者的腫瘤期別及肝臟功能而定。
肝癌愈早發現,治療的「武器」愈多,預後通常也愈好,所以有B、C肝者至少每半年「超」一次,才能及早發現。
7.膽管癌
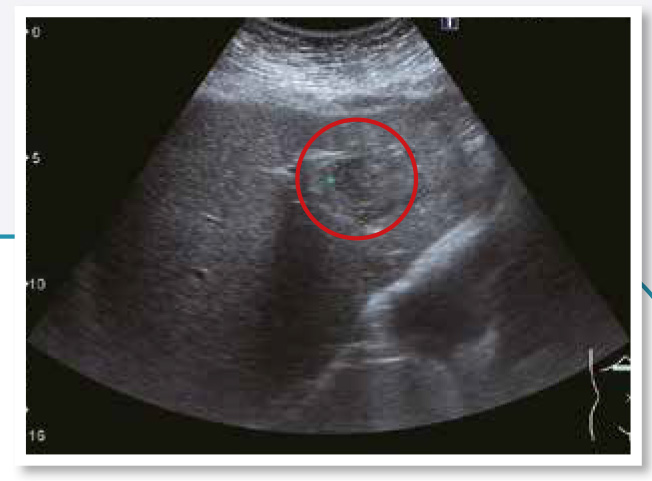
在超音波下膽管癌通常呈現類圓形或不規則形狀,腫瘤界線不明顯,常合併膽管擴張。膽管癌患者很少合併肝硬化,因為膽管癌形成不需要經過肝炎、肝硬化、肝癌三部曲。
膽管癌可發生於肝內或肝外膽管系統,大約5%到10%的膽管癌發生在肝內。肝內膽管癌可起源於小的肝內小管或靠近左右肝管分叉處的大肝內膽管。肝外膽管分為肝門周圍(包括匯合處)和遠端段。起源於肝門周圍區域的膽管癌佔肝外膽管癌的60%至70%。
肝內膽管癌的表現因人而異,與肝外膽管癌患者相比,肝內膽管癌較晚出現黃疸。相對的,患者通常有右上腹鈍痛、體重減輕和鹼性磷酸酶(Alkaline phosphatase,簡稱ALP或ALKP)升高的病史,但也有一些患者無症狀。原發性硬化性膽管炎是膽管癌的危險因子。手術切除是膽管癌唯一可能治癒的治療選擇,但儘管接受根治性切除,復發率仍然很高。
肝臟出現惡性腫瘤,也可能是身體其他部位的癌症隨著血液循環轉移到肝臟而形成轉移癌。這種癌為多發性,每顆大小均等;長到一定大小時,腫瘤中心部位常會液化、壞死,超音波下看起來中心偏暗,有點像「甜甜圈」,這些都是醫師可以區分的特徵。
8.肝內轉移性腫瘤
肝臟是癌症轉移最常見的部位之一,各種腫瘤都可能是轉移的來源;其中大腸直腸腺癌是最常見的,其次是胰臟癌和乳癌。大腸直腸癌的患者約20%至25%會發生肝轉移。在小於50歲的女性中,轉移性肝腫瘤更常起源於乳癌;70歲以上的人則多來自胃腸道癌症;在這些癌病變中,75%是腺癌。整體而言,肝轉移在男性中比女性更常見,並且大多數患者的年齡超過50歲。治療方式則依據腫瘤來源而定。
以大腸癌轉移到肝臟而言,雖然是第4期,估計仍有20%可藉由手術切除達到治癒的機會。至於乳癌、肺癌轉移到肝臟,藉由全身性化學治療或標靶治療,仍有機會使腫瘤獲得控制。
9.肝硬化
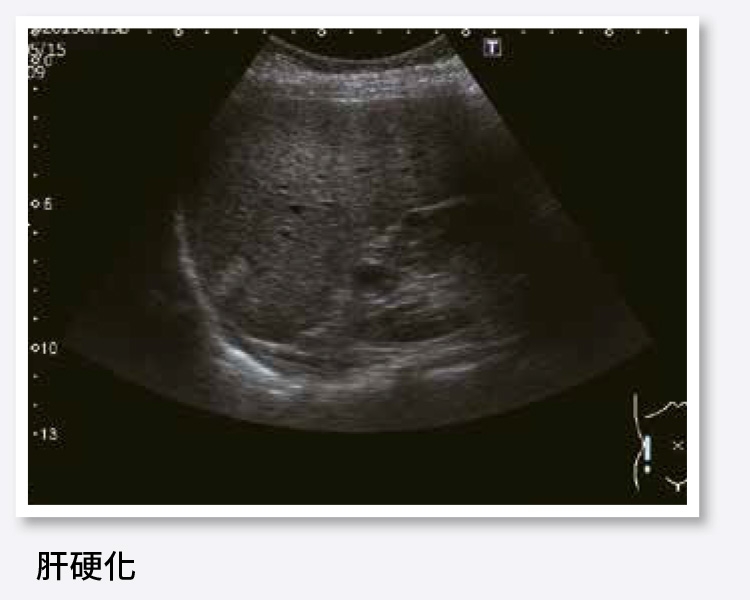
在超音波影像下,肝硬化常合併有以下特徵:
a. 肝表面凹凸不平。
b. 肝實質粗糙。
c. 肝內血管彎曲、狹窄、不清晰。
d. 腹水。
e. 肝靜脈不規則變細或腹部內有側枝循環血管形成。
f. 脾臟腫大。
肝硬化代表進行性肝纖維化的晚期階段,其特徵在於肝臟結構的扭曲和再生結節的形成,通常在晚期階段被認為是不可逆的。一般常見原因包含慢性病毒性肝炎、原發性和繼發性膽汁性肝硬化、酒精性肝病、非酒精性脂肪肝病;另外一些較少見的原因則包含自體免疫性疾病、遺傳性血鐵沉著症(Hereditary hemochromatosis),一些遺傳疾病(如:威爾森氏症)及原發性硬化性膽管炎…等。
肝硬化的臨床表現可能包括非特異性症狀(如搔癢、厭食、體重減輕、虛弱、疲勞)或肝功能失代償的症狀(如黃疸、上消化道出血、腹水腹脹、肝性腦病變引起的意識模糊)。一旦發現肝硬化,需尋求肝膽胃腸專科醫師診治。
10.膽囊(膽結石、急性膽囊炎、膽息肉)
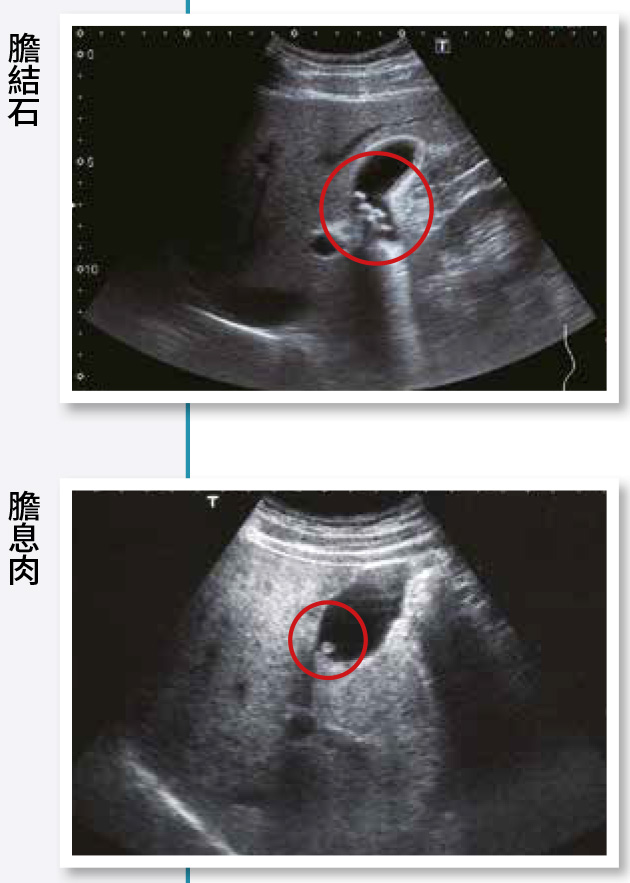
a.膽結石:結石是高密度的物質,所以超音波無法穿透石頭會反彈回來,醫師會看到一個明顯反白的亮點,且亮點後方是整塊黑的。當病人從平躺變側躺,姿勢改變時,石頭也會跟著滾動;若是膽息肉就不會移動,這也是區分膽結石與膽息肉的方式之一。
膽結石的形成與遺傳和飲食有關。在台灣,大多數膽結石屬色素性結石,純膽固醇結石很少,因此無法以熊去氧膽酸(全名為 ursodeoxycholic acid,UDCA)溶化之。大多數膽結石患者是無症狀的。若有症狀通常為膽絞痛。若為無症狀患者,不需特別處理,一旦症狀頻繁發生,則須考慮手術切除膽囊。
b.急性膽囊炎:膽囊發炎時,超音波可看出膽囊腫大,膽囊壁也會變厚,膽囊裡面多半還積了一些膽泥、膽沙。
急性膽囊炎的症狀包含右上腹疼痛、發燒和黃疸,主要是膽結石疾病的併發症,通常發生在有症狀性膽結石病史的患者中,少數情況下(5~10%),急性膽囊炎可能會在沒有膽結石的情況下發生,稱為非結石性膽囊炎。急性膽囊炎處理方式以手術切除膽囊為主,若重病或老年患者不適合開刀,也可以考慮經皮穿肝膽囊引流術。
c.膽囊息肉:在超音波下可看到從膽囊壁上有一顆隆起的影像,不會因病人姿勢改變而改變位置。息肉不像結石那麼高密度,所以影像看起來不會像膽結石那麼亮,但還是比一般組織亮一點。
膽囊息肉是膽囊粘膜壁的生長物。大多數這些病變不是腫瘤性的,而是增生性的或脂質(膽固醇)沉積。在超音波檢查中,1.5%至4.5%的膽囊可觀察到膽囊息肉。多數膽囊息肉沒有症狀,若有症狀則為偶發性右上腹痛。大多數膽囊息肉是良性的。除腺瘤外,大多數良性息肉沒有惡性潛能。膽囊息肉轉成癌症的危險因子包含:息肉≧1 cm、患者有原發性硬化性膽管炎以及無蒂息肉(包括局部膽囊壁增厚>4mm)。
11.脾臟(脾腫大、脾臟腫瘤)
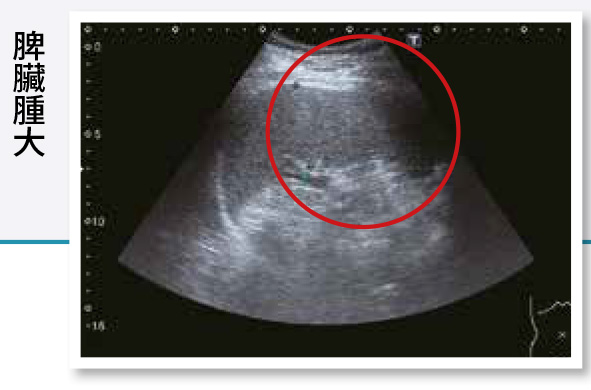
a.脾臟腫大:醫師做腹超的時候也會看脾臟的情況,通常會測量一下脾臟面積來判斷脾臟是否有異常腫大及腫大的程度。若有腫大,脾靜脈通常也會擴張、變粗。
脾臟腫大的常見原因包含肝硬化、細菌或病毒感染、惡性淋巴瘤、白血病、溶血性貧血、類澱粉沈積、自體免疫疾病…等。脾臟腫大通常不會引起症狀,通常在例行體檢中發現。脾腫大的治療取決於導致它的原因,通常不需要手術切除腫大的脾臟,但有時血球嚴重低下時會建議手術處理。
b.脾臟腫瘤:可分良性、惡性。脾臟良性腫瘤中最常見的是血管瘤,是良性原發腫瘤,不會惡性病變,生長非常緩慢,絕大多數是無症狀的,通常不需治療,除非有症狀或非常大、出血風險增加等,治療方式通常是脾臟切除術。脾臟腫瘤也可能是惡性的,不過較為罕見,治療上會轉給血液科或腫瘤科、外科醫師接手。
12.腎臟(腎囊腫、腎結石、腎臟腫瘤)
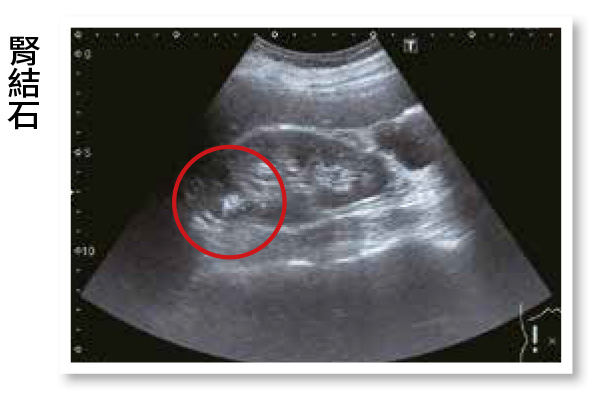
a.腎囊腫:腹超檢查時也會包括腎臟,當腎臟有囊腫(水泡)時,與肝水泡類似,會看到腎臟內有一塊黑色陰影,界線清楚呈圓形或卵圓形。可以單側或雙側。
腎囊腫可分為兩類,一是單純性腎囊腫,常見於正常腎臟,隨著年齡的增長發病率增加,多為良性、無症狀的病變,很少需要治療。然而,複雜的腎囊腫可能需要後續影像學檢查、切片或手術切除以進行診斷。
b.腎結石:與肝臟鈣化點或膽結石類似,超音波下會看到一個明顯的亮點。腎結石有些是無症狀的,若有症狀通常為腰痛、血尿、噁心、嘔吐、排尿困難和尿急等。疼痛程度可從輕微到劇烈不適。若有症狀需找泌尿科醫師診治。
c.腎臟腫瘤:大多數為良性腫瘤,稱為血管肌肉脂肪瘤,僅約1~5%是惡性腫瘤(腎臟癌),以腎細胞癌最常見,占腎臟癌的70~80%。腎細胞癌好發在50~70歲的中老年人,發生位置在左腎或右腎的機會幾乎相當,而男女比例約為2.5~3:1。與周遭正常腎實質相比,腎細胞癌在超音波下呈現較黑的區塊,另外腎臟表面會有往外突出的影像,但有時容易被忽略。
13.胰臟(胰臟癌)
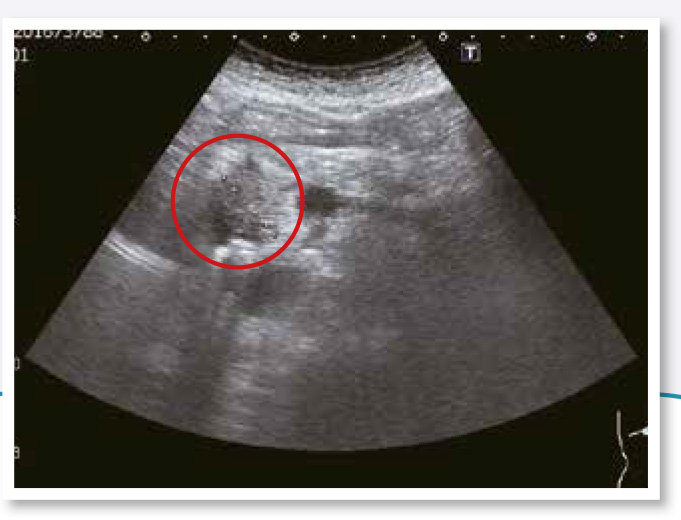
胰臟位於腸胃道後方,容易被氣體遮蔽,所以超音波大概只能較清楚地觀看到胰臟頸部或體部、也就是沒有被胃擋住的部分。也因此,超音波診斷胰臟癌是有死角的,因為會被胃腸氣擋住。
胰臟惡性腫瘤在超音波下看起來是比較黑的區塊,與胰臟實質的界線不明顯,常合併胰管擴張或胰臟邊緣不規則凸出;若腫瘤長在胰臟頭,阻塞到膽胰管的交會,膽汁無法排出,還會造成肝內外膽管擴張、膽囊腫大等。
胰臟癌目前在台灣十大癌症死亡率排名第7名。在45歲之前很少見,但此後發病率明顯上升。男性的發病率高於女性(男女比例1.3:1)。危險因子包含有吸菸習慣、糖尿病、「西方」飲食模式(大量攝入飽和脂肪及肉類)、體重過重。另有極少數則為家族遺傳。胰臟癌長在頭部約70%,體部約20%,尾部約10 %。早期的胰臟癌一般沒有明顯的症狀。初時患者可能會有間斷的腹痛,並會反射到背部,亦可能出現消瘦、腹瀉、噁心等,一旦癌細胞擴散到腫瘤周圍的血管時,患者會持續感到腹背疼痛,出現黃疸、皮膚搔癢、白陶土色糞便。
胰臟癌的治療方式主要依據癌症的分期,目前主流治療方式分為三種:
(一)外科手術。
(二)化學藥物治療。
(三)放射線照射治療。
如果胰臟癌尚能接受手術時,應以手術治療為優先。一般只有20%的胰臟癌患者有手術的機會,因此手術後須經專科醫師評估是否需進行後續輔助性化療。
|


 字體:小 中 大
字體:小 中 大

 字體:小 中 大
字體:小 中 大