字體:小 中 大
字體:小 中 大 |
|
|
|
| 2021/02/25 00:00:00瀏覽2105|回應0|推薦23 | |
踩在道德、法律的灰階,一名年輕醫師發起台灣首個安樂死之旅代辦組織 John還是住院醫師,但在醫療對疾病有所極限之事,已有體驗。(攝影/許 倩) 醫師天職是盡量找機會讓病人活下來,然而當病人死亡已難以避免、痛苦無法減輕,醫師能不能幫病人提早解脫?在台灣,安樂死尚未立法,但已有包括前主播傅達仁等多名個案,前往瑞士「尊嚴」(DIGNITAS)組織接受醫助自殺、提早結束無可逆的疾病折磨。現在,台灣也出現首個「瑞士安樂死顧問團隊」代辦組織,提供病家前往瑞士「死亡之旅」代辦諮詢服務,已協助5名病人進行申請、3人已取得許可;而該機構主要負責人之一,為一名年輕的急診醫師。 「我只是提供資訊,並不是在幫病人做決定。」這名「瑞士安樂死顧問團隊」的醫師負責人接受《報導者》獨家專訪時如此表示。在醫學倫理與不忍患者受苦之間,他為如何做此選擇?是否踩到台灣目前的倫理和法律紅線? 剛值完急診大夜班,還是第二年住院醫師(R2)的John(化名)來到《報導者》,略顯疲憊地接受我們訪談。他是「瑞士安樂死顧問團隊」發起人,醫學經歷很「非典型」──原本學的是理工,畢業後投入職場當了幾年科技新貴,卻覺得科技業每個案子的工作流程太漫長,「像在提早養老了」,毅然重考大學轉行醫業,並且選擇投身時時刻刻都要果決與生命交鋒的急診科。 選擇走急診,「這裡可以盡力救可以救治的病人,把病人生命徵象穩定下來後送入病房,病人之後接受進一步處置後出院。而我覺得最困難的是,醫療有其極限,若疾病無法救治,醫病都可能陷入難以選擇的糾結,這在急診科比較不需面對,」他說。 一名住院醫師和5位死黨對「善終服務」的異想
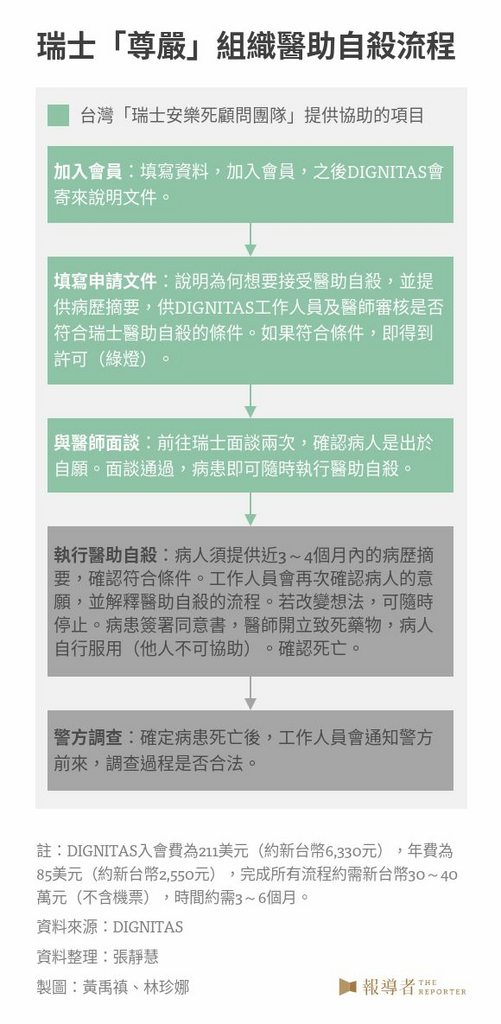
「能不能想辦法讓我舒服一點?」病人痛苦的哀求,是John與夥伴成立台灣首個「瑞士安樂死顧問團隊」的觸發點。(攝影/許 倩) 「瑞士安樂死顧問團隊」是John與另外5個高中和大學死黨共同成立,6人團隊中,一半的成員是科技業工程師,另外則有老師和自己創業當老闆的,最初的構想,便來自John投入醫療體系後和死黨們的心情分享。 John在「PGY」(Post-Graduate Year,醫學系畢業後進入醫院裡的一般醫學訓練計畫)時期,曾在血液腫瘤科照顧癌症病人,看到很多病人心裡很掙扎,醫師希望病人接受治療,病人也想活下去,「但其實醫病雙方心裡都有數,以現在的醫療,已經沒有機會治癒了。」 當時儘管還只算「半個醫師」,初入醫療場域的John,經常面對來自病人痛苦哀求:「醫生,錢不是問題,能不能想辦法讓我舒服一點?」讓他特別揪心的是那些意識不清,還被插上鼻胃管、氣管內管、接上呼吸器的病人,「如果是我,不會希望那樣活著,」他說。 2018年6月,前體育主播傅達仁前往瑞士「尊嚴」組織(DIGNITAS)接受醫助自殺(physician-assisted suicide),引起關注。John認為,如果接受醫療已無法得到更好的品質,病家理應有另一個選項。他和死黨們聊起,大家都有同感,覺得台灣在安樂死尚未合法化下,民眾對「尊嚴」機構的資訊了解和實際上的需求,應會愈來愈多,要不要做些什麼來協助這些病家? 他們決定分工合作,免費提供諮詢、協助患者準備資料、翻譯及填寫文件,申請成為「尊嚴」的會員,也陪同病人到瑞士面談(機票由病家負擔),評估符不符合接受醫助自殺的條件。實務上的定義,就是一種「代辦機構」。 2019年底,他們成立「瑞士安樂死顧問團隊」,成立Facebook粉專寫下:「當現代醫療無法扭轉疾病的頹勢,安樂死就是送給自己最棒的禮物」。 但John的醫師角色很微妙,既有現有醫學極限的認知,也有醫學倫理、甚至法規的限制,受訪時他不斷強調:「我們定位這件事在『做公益』服務,沒有收取代辦費用,我也沒有以醫師的角色介入。也就是,病人的疾病診斷和評估,都依他們原本就醫的醫療機構和醫師為主,我們只是提供他們去『尊嚴』的一些資訊服務。」因此,他在服務的醫院很低調,沒有人知道他投身這項「業外服務」。 「我只是提供資訊,讓找上門的病人多一個選擇,並非幫其做決定」
強調身心靈全人照顧的安寧療護,在台灣發展20年,仍是末期病人主要的選擇。圖為安寧病房必備的按摩浴缸,是舒適護理一環,讓無法自行沐浴或只能擦澡的末期病人享有更好的生活品質。(攝影/蘇威銘) 台灣已發展安寧療護超過20年,但John看到病人即使接受安寧療護、用嗎啡止痛,但仍然覺得痛苦。嗎啡愈用愈多,一直處在頭暈、昏睡的狀態,甚至不知自己現在是死是活,「他們不是痛、就是昏,只有短暫的清醒時間可以稍微享受當下,跟家人說說話。對我而言,這樣不算活著,」John認為。 對於提供協助安樂死的諮詢服務,他也掙扎過,畢竟醫學教育是在教他幫病人活下去,「可是生活品質同樣重要,」他說。後來他說服自己:「我只是提供資訊,讓病人多一個選擇,並不是在幫病人做決定。我也不會主動問我照顧的病人、向他們推廣,但是希望有需要的人上網搜尋就可以找到我們團隊。」 目前他已跟5位病人談過,大部分是癌症病人,他會看病歷,初步評估他們的健康狀態是不是符合醫助自殺的條件,「我只是初步了解他們的健康狀態,不涉及診斷和審核資格,也不是用醫師的身分做這件事。能不能接受醫助自殺,還是由『尊嚴』把關、審核,」他把諮詢和判定的工作切開,以此畫設自己心中醫學倫理的界線。他強調:「瑞士『尊嚴』的審核條件,是要有疾病末期、無法以藥物控制的疼痛或嚴重影響日常生活的程度,最終才能被核可、執行。」 曾有憂鬱症的病人跟團隊聯繫,雖然瑞士允許這類病人經評估後接受醫助自殺,「但我個人無法接受,畢竟他的身體狀態是好的。」也有早期胃癌的病人用電子郵件問他是否符合醫助自殺的資格,但因為病情還是早期,並沒有到無法治癒、痛苦難耐的程度,他評估應不符合資格,建議對方先申請加入「尊嚴」的會員。 該團隊已協助2名胃癌末期和1名多發性骨髓瘤的病人已經啟動「尊嚴」的「死亡之旅」流程,但因為COVID-19疫情的全球封境,雖然無法實際陪同病家前往瑞士,還沒有個案進入最後的「執行」階段。
「瑞士安樂死顧問團隊」除了協助處理繁瑣的流程和文件的翻譯,還有一些申請的「技巧」 「『尊嚴』最在意的是『動機』,是不是真的出自己病人本身的意願,有沒有被他人教唆、慫恿,像是因爭奪家產而由家人迫使下進行安樂死?」John說,他們的團隊也會進行訪查,確認是否真是出於病人本身的選擇,才建議和指導,如何寫「生平」自傳。 John曾陪過一名胃癌病人去瑞士面談,這是一名中部傳產業老闆,癌症已無法手術、只能化療,但每回化療後都痛苦不堪,當嚐盡各種傳統或另類療法知道疾病無可回復,開始接受生命僅剩最後一哩路,逐漸看開,回顧自己呼風喚雨、事業有成的一生,覺得「也算活夠了」,便果決選擇進入「尊嚴」,少點折磨和痛苦,家人也尊重這位一家之主的決定。 「陪同他去『尊嚴』面談時,就像在聊天一樣,」John提到,第一次面談的重點在了解申請者的生平、家庭關係及健康狀況;第二次面談比較著重內心層面,比如動機(為什麼想接受醫助自殺)、申請者是否有自主的判斷能力、是否出於自願。 事實上,「尊嚴」機構並不接受代辦服務,但面談時,他們並沒有查核陪同者的身分。John當時是以「家屬」名義陪同。 「尊嚴」台灣籍會員,2年內翻倍 近2年來,「尊嚴」的台灣籍會員數將近翻倍,安樂死諮詢、代辦會出現,是因為看到病人
75歲的馬奶奶兩年前因為腦瘤開刀,手術時傷及神經,造成右半身70%失能,手腳無力、會發抖,復健後沒有明顯改善;不能自主進食,裝上了鼻胃管;無法說話,只能用寫字簡單表達;連口水也沒辦法吞,做了氣切,不時需要抽痰,以免引發肺炎。 她曾簽過DNR(預立安寧緩和醫療暨維生醫療抉擇意願書),表達如果到了生命末期,不接受維生醫療。家人也尊重媽媽想善終的心願,但醫師判定馬奶奶的狀態其實並不屬於「末期」疾病的定義,無法接受安寧療護、更不能撤除維生設備。儘管《病人自主權利法》已實施,但她並沒有在健康時完成ACP( Advance Care Planning,預立醫療照護諮商)、簽署AD(Advance Decision,預立醫療決定書),所以這部法律也沒辦法幫她善終。 馬奶奶意識清楚,多次寫字表達希望能像前體育主播傅達仁一樣到瑞士接受安樂死。「如果不是請了24小時看護,哥哥也加入照顧,媽媽應該已經想辦法自殺了,」她的兒子馬先生說。每個月的看護費用超過6萬元,經濟重擔落在他一人身上。家人試圖說服媽媽放棄想死的念頭,擔心她是因為不想讓孩子承擔照顧重任而選擇死亡,但她意志堅定。 「台灣現在的醫療體制已經幫不上媽媽什麼了。安樂死是不得不的選擇。如果我變成這樣,也會想接受安樂死,」他說。 馬先生為順從母親的善終意願,向「瑞士安樂死顧問團隊」求助,目前已完成「尊嚴」組織的會員註冊,正等待到瑞士面談。不過馬奶奶10多年來一直有憂鬱症、躁鬱症,不確定最後能不能通過面談,「我們願意盡力幫她完成心願。我也期待台灣早日有相關法案,」馬先生說。 專訪瑞士「尊嚴」組織:比起代辦死亡之旅,不如在地倡議、推動立法 《報導者》3年曾越洋專訪「尊嚴」董事路雷(Silvan Luley),此次再度發信採訪「尊嚴 「『尊嚴』的全名是“Dignitas – To live with dignity – To die with dignity”,不是醫療機構、是一個倡導尊嚴生存也尊嚴死亡的非營利組織,這裡沒有醫師、護理師,也沒有病房或設施供病人住院接受治療或照顧。有些錯誤的『標籤』,誤導一些絕望的人以為這裡提供安寧療護,沒有事先通知就過來,這種情形我們通常不會接受,只能請他們回家。 「『尊嚴』提供醫助自殺、由病人自己服下致命藥物,非由醫師注射致命藥劑的『安樂死』,不論自願或非自願安樂死,在瑞士都是違法的。而醫助自殺必須先經過評估,確認病人有完整的判斷力、經深思熟慮、做充分準備後才執行。 「不過,『尊嚴』在台灣或世界各地都沒有設辦事處或派駐代表,如果有人或公司在做這些事,那是他們個人的選擇。協助受苦的人是好事,因為他們需要也應該得到幫助、支持、愛與照顧。 「但這些提供『代辦』服務的個人或公司最應該做的是,協助自己國家的國會代表為生命末期的選擇制定好的法律,包括預立照顧計畫、安寧緩和醫療、陪伴走向死亡的人、醫助自殺與自殺防治,如同『尊嚴』一直在做的。這樣台灣民眾就可以在家鄉得到照顧,不再需要遠赴瑞士。」 醫者代辦死亡之旅:法律的灰色地帶、道德的矛盾交雜
法律?生命?道德都有灰色地帶,成為善終選項最艱難的判斷。(攝影/余志偉) 目前實際經由「瑞士安樂死顧問團隊」協助取得會員資格及許可的5名病人,都是透過團隊成員的親友介紹。John很明白,他醫師的身分,將在這項服務上,受到挑戰,「如果是透過網路來尋求協助的人,我不會透露我醫師的身分,也不希望醫師的身分跟我做的事連結。」 因為台灣目前沒有明確的相關規定,法律處在灰色地帶,John說,「我們問過律師,律師認為單純代辦並沒有違法,但我們在粉絲專頁上還是不會寫『代辦』、『協助』,跟病人聯絡時,也不會寫『接下來我們要幫你辦 』,而是寫『接下來你需要提供 』,我們也會讓病人親筆寫意願書,以免遭到家屬反對。」 John強調,「我們並沒有收取代辦費用,僅是在陪同前往瑞士時,由病家負擔陪同者的機票 衛福部次長石崇良說,需要進一步釐清這位醫師及這個顧問團隊的實際行為,是否涉及《醫療法》、《醫師法》等法規的規範。他們的(代辦)行為發生在國內,仍要受國內法規的約束,就像《人體器官移植條例》禁止器官仲介、買賣,即使去國外移植,但仲介的行為發生在國內,還是違法,「如果有人舉發這個團隊或他們刊登廣告,醫事司就會處理。」 法律代辦「死亡之旅」不僅落入法律的灰階,在醫學倫理上也是道難解的題。 「安樂死顧問團隊做的事合不合倫理?我不知道 」台中榮總緩和療護病房主任黃曉峰認為,提供訊息符合倫理,每個決定應該都是在知道它的好處和壞處後再決定,而不是因為激動、資訊尚未完備就決定。醫療選擇攸關生命,「一定要仔細想,什麼選擇最符合自己的價值觀。」 黃曉峰認為,每個提出安樂死需求的人,都應該得到良好的醫療照顧,其中包含良好的安寧療護。「所以末期病人接受安樂死時是心平氣和的,而不是實在沒辦法才走這條路。」 「不清楚代辦者怎麼跟病人做諮詢,」台灣安寧緩和醫學學會祕書長、台大醫院家庭醫學部主治醫師彭仁奎說,「他的態度是中立、單純提供資訊讓病人自己決定,還是正面肯定安樂死,或者各種明示、暗示、肢體語言,都會影響病人的決定。」 彭仁奎舉例,比如,如果對方和病人說,「你很痛苦,我支持你的決定」、「我前面接觸的案例,最後都用安樂死很平順地走了」,話語是有力量的,會引導病患做出決定,「但不見得是病人心裡真正的想法。」 我們詢問John,他願意協助病患去瑞士「尊嚴」接受醫助自殺,如果將來台灣安樂死或醫助自殺合法,他願不願投入直接的安樂死工作、為末期病人開立死亡處方箋(致命的藥劑),讓病人結束生命? 「道德上太難了!我應該不會做!」John丟出了讓我們意外的答案。他的解釋是,「我的初衷是提供患者不同的選擇。如果這件事在台灣合法,就不需要我來做了。」 John的矛盾,其實正反映出,選擇化解生命的痛苦、與終結痛苦的生命,兩者看似相似、實則迴異,這正是安樂死合法化最困難的核心。 安樂死立法浪潮背後,隱含的經濟衰退與高齡化問題 2019年立法院一讀通過《尊嚴善終法》草案,不只在台灣,近年歐美各國興起一波波安樂死立法熱潮。
馬偕醫院安寧療護教育示範中心主任方俊凱指出,國外研究發現,一些國家通過安樂死相關法案,跟當地貨幣貶值有關。2015年加拿大提出協助死亡相關法案,當時輿論幾乎一面倒反對,但2016年加幣貶至低點,法案就通過了;澳幣從2017年開始貶值,後來維多利亞省就通過了安樂死相關法案;2019年剛通過相關法案的紐西蘭也有類似情形。 「經濟發展衰退、貨幣貶值,醫療照顧的支出成為一大負擔,就先被犧牲。當經濟考量大於生命價值,病人可能是迫於經濟壓力而選擇提早死亡,這不是真正的自主,」方俊凱認為。 長庚大學醫學系人文及社會學科副教授林雅萍指出,愈來愈多國家將安樂死(或醫助自殺)合法化,這跟高齡化趨勢相關,但不能說是為了解決高齡化問題。「我基本上不會將安樂死合法化與解決高齡化問題直接相關。安樂死議題的關鍵是『人如何面對生命與苦痛』。」 「安樂死三個字承載了許多想像,好像死亡即是解脫,一了百了,其實並沒有那麼容易,」林雅萍說,從尊重人權的角度來看,人有權利決定自己要如何活到生命的最後,經過深思熟慮、與重要關係人互相傾聽、對話,以符合自己意願的方式,有尊嚴地死亡。 當我們談「安樂死」,我們談的是什麼?
討論死亡,其實是在討論「我要用什麼方式『活』到最後一刻」。(攝影/余志偉) 「我們究竟想要與應該要追求、守護與落實的價值是什麼?談死亡或安樂死,其實是在討論如何活著,而不是以追求死亡為目的;重點在『我要用什麼方式活到最後一刻』,而這個方式符不符合我的價值觀、生命觀。如果生命已痛苦不堪,對自己沒有任何意義、益處,還要不要活下去?能不能用有尊嚴的方式死亡?」 林雅萍認為,安樂死議題可以從不同層次來討論:安樂死合不合法、合不合倫理? 如果社會可以接受安樂死,要如何設計制度?討論執行安樂死的要件與範限,例如年齡、疾病與受苦的類型。 比如,安樂死的要件通常包括「痛苦難以忍受」與「疾病無法治癒」,可以討論,除了身體上的痛苦,精神、心理上的痛苦算不算?我們有什麼樣的權力評判哪一種痛苦更真確?精神疾病是不治之症嗎?要如何評估他們的心智狀態足以做自主的理性判斷?誰能評判?如何評判? 她指出,有些國家,例如比利時,已經允許未成年人接受安樂死,甚至開始討論社會受苦(social suffering)與存在受苦(existential suffering)(沒有生理或心理上的疾病,而是孤獨、厭世、苦於生命意義的虛無)能不能接受安樂死。「這或許是進步的,代表這個社會較全面地關照生命,而不是只有肉體活著、沒有生病就好,心理、社會、精神、靈性層面同樣重要。」 但她認為,不應把安樂死或醫助自殺視為高齡問題的解方。「我們還是應該發展好的醫療、社福、長照制度,確保民眾不是因為得不到好的照顧、負擔不起醫療照護費用而選擇死亡。」 交通大學科技法律研究所教授兼所長陳鋕雄則提醒,台灣未來如果討論安樂死相關立法,要注意: 1. 如何確認病人的自主意願:什麼叫自主意願?當病人極度痛苦,雖然仍是清醒的,但是 因此需要多次詢問病人的意願,並且相隔一段時間(因想法可能改變),不能有家人在場(以免病人顧慮家屬而沒講真心話),盡量讓病人表達自主意願。 2. 是否處於無法治癒的狀態:疾病是否無法治癒,有時難以判斷,會不會讓還有治癒希望 「法律就像軟體,要測試軟體能不能順利運作,就是把bug(錯誤)丟進去,看看會不會影響結果,」陳鋕雄建議,台灣如果要制定協助死亡相關法案,可以將歐美引起爭議的案件拿出來討論,比如憂鬱症或精神病患接受安樂死或醫助自殺,如果台灣不能接受,可以試著套用進法律,看看是否能避免這些人被「錯殺」。也就是透過法律設計,避免倫理爭議和社會不能接受的結果。 打開潘朵拉的盒子前,要準備周延 「潘朵拉的盒子沒打開之前,常常以為裡面的東西很美好,可是打開後會不會發現其實是噩夢?」石崇良比喻,「安樂死涉及醫療、法律、倫理等多面向,不能只看少數幾個案例,就認為它很美好、可以解決所有問題,必須充分討論。」 他說,如果將來立法院有相關提案,必須討論:立法的必要性是什麼?台灣已有《安寧緩和醫療條例》、《病人自主權利法》,還有哪些不能解決的問題?如果通過相關法律,民眾會不會因為負擔不起醫療支出而選擇死亡,變成弱勢者的悲歌?「立法的初衷是良善的,希望病人善終,但如果設計得不夠周延,可能會帶來災難。」 方俊凱認為,從去年通過一讀的《尊嚴善終法》草案,用「尊嚴善終」這麼廣泛的詞彙「包裝」安樂死就知道,台灣談安樂死還太早。「等社會大眾可以接受《醫助自殺法》、《醫助死亡法》這麼直白的法案名稱,大家可以自然地討論這件事,時機就成熟了。」 不過,可以預見,當COVID-19疫情緩解、國際邊境全面解鎖後,跨國到瑞士尋求安樂死門票的人,或許仍會持續增加。「尊嚴」機構本身的收費大約30、40萬元,還不包含機票和旅費,「我們接到的諮詢者都是經濟條件較好的家庭,這似乎讓善終也有『階級』;如果有一天,在台灣就能有安樂死的選擇,也能打破這樣的階級化。」John提出支持安樂死立法的另一個觀點。 安樂死聲明書(英文) ※本文為《報導者》與自由亞洲電台(RFA)中文部共同製作。 Copyright c 2021 The Reporter. 完整新聞連結 (或短網址):
2胎, 二胎, 二胎代書, 二胎利率, 二胎房貸, 二胎貸款, 信用貸款, 信貸, 借錢指南, 土地貸款, 小額信貸, 建地貸款, 房屋二胎, 房屋貸款, 房貸二胎, 房貸增貸, 民間二胎, 貸款, 農地借錢 , 臺北2胎, 二胎, 二胎代書, 二胎利率, 二胎房貸, 二胎貸款, 信用貸款, 信貸, 借錢指南, 土地貸款, 小額信貸, 建地貸款, 房屋二胎, 房屋貸款, 房貸二胎, 房貸增貸, 民間二胎, 貸款, 農地借錢 |
|
| ( 知識學習|健康 ) |