資料來源與版權所有:肝病防治學術基金會
翻轉晚期肝癌|「重粒子」新利器 強度大 副作用更少
諮詢/吳元宏(臺北榮民總醫院重粒子及放射腫瘤部主治醫師、陽明交通大學醫學系講師)
撰稿/李宜芸
臺北榮總斥資45億元全台第一個「重粒子癌症治療中心」打造於2023年5月正式啟用, 肝癌也是適應症之一,什麼樣的肝癌病人適合做重粒子?能達到什麼樣的治療效果?
說:台北榮總的重粒子治療室。(圖/台北榮總提供) 重粒子治療(heavy ion therapy)
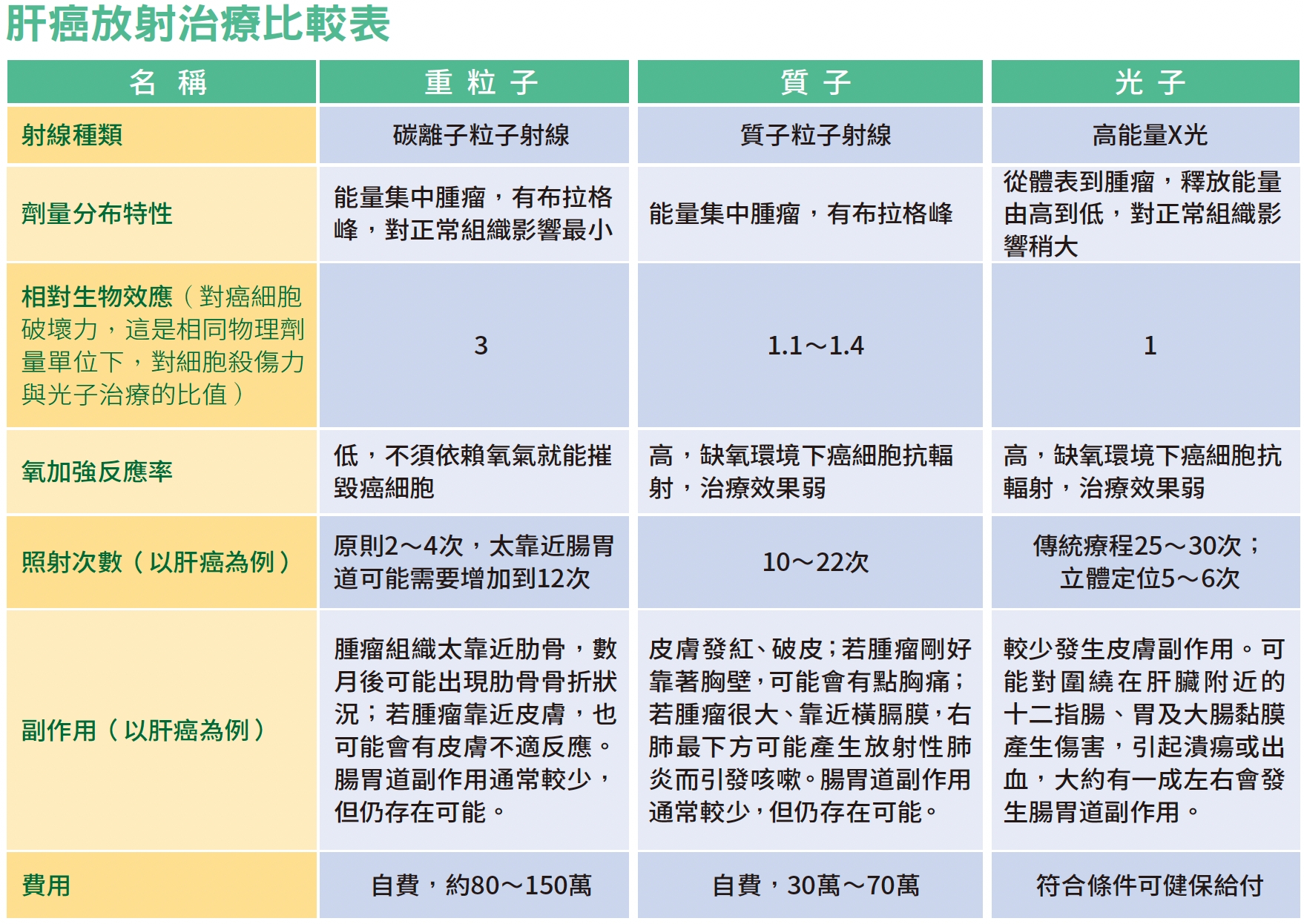
被形容為「核彈級武器」,殺傷力可見一斑,又具有非侵入性、無痛等特性,啟用後病人詢問度大增。不過,除了費用上因無健保給付,需負擔一筆龐大開銷外,因為重粒子也是一種放射線治療,以肝癌來說,原則上仍是不能開刀或不想開刀後的第二線選擇。粒子與光子射線特性不同 放射線治療包括較常見的光子治療,以及質子、重粒子、硼中子捕獲治療等,重粒子與質子、硼中子獲捕治療皆屬於「粒子」射線,與光子射線不同。
粒子與光子能量釋放的方式不同。光子治療的能量進入人體後,沿路釋放的能量會從高到低逐漸遞減,最後才抵達腫瘤處,穿透腫瘤後,其尾端射線仍會繼續釋放能量,因此比較容易對腫瘤周圍的正常組織造成傷害;而重粒子或質子等粒子治療的物理性質,可以讓射束進入人體碰到腫瘤後,才將大部分的能量釋放出來,使周邊正常組織接收的能量較少,副作用也因此較低,此特性稱作「布拉格峰」(Bragg peak)。重粒子與質子治療都有布拉格峰,兩者略有不同。
重粒子能量的強度是質子的3倍 破壞癌細胞的程度更大
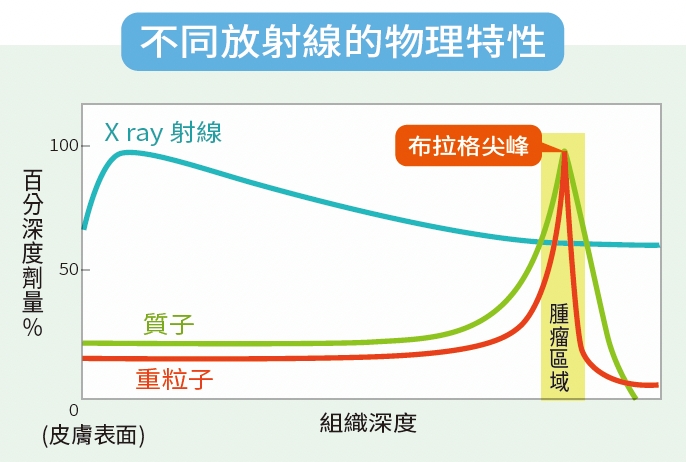
重粒子在進入人體、抵達腫瘤前的高原區,釋放能量較質子更低,也就是說重粒子相較於質子,可以達成較高的峰值/高原比值(更高的峰-高原比);當超過腫瘤深度後,也就是過了布拉格峰後,重粒子剩餘的能量會比質子的能量略高一些,但因為前面高原區的佔比較大,所以劑量上整體來說,重粒子比質子對腫瘤周圍正常組織的傷害更小。
重粒子治療最常使用的粒子是「碳粒子」,來源是將甲烷的碳原子游離出來成為碳離子,再透過同步加速器將碳離子加速到光速的70%後,照射到病灶。與質子相比,碳粒子的質量較大,大約是質子的12倍,而同樣劑量對癌細胞的殺傷力則是質子的3倍,對於腫瘤的破壞程度也較大。
重粒子治療能勝過質子與光子的其中一個原因在於,碳離子相對於質子與光子,擁有更強的相對生物效應(relative biological effectiveness , RBE),也就是同樣劑量,重粒子的殺傷力比光子與質子強,可直接破壞細胞DNA,讓腫細胞瘤沒有修復的機會。此外,較大顆的腫瘤中間會有一段缺氧區,血液進不去,氧氣較少,由於質子與光子治療需要依靠氧氣來產生自由基殺死腫瘤,因此兩者在腫瘤內的缺氧區治療效果不佳,而重粒子治療不需氧氣協助,因此不受缺氧環境影響,直接造成DNA雙股斷裂,此效應稱為低氧加強反應率(低氧增強比,低OER)。
重粒子照射次數少 副作用也低
過去利用光子治療肝癌,因效果有限,被認為是姑息性治療,隨著技術的進步,現已發展出全身立體定位放射治療(stereo定向Body Radiation therapy, SBRT,或稱stereo定向消融放射治療, SABR),將每次劑量加大、療程縮短,強化療效,透過較精準對位,也降低了對正常組織的傷害,健保也可有條件給付。
而重粒子因威力更強,病人需要照射的次數遠低於光子治療與質子治療,副作用也較少。不過,重粒子的費用也十分高昂,一次療程依治療次數,費用在80~150萬元間。
根據日本重粒子治療的準則,肝癌最少只需要照射2次就有足夠的治療效果,而立體定位光子治療可能需要照射5~10次才能達到效果。台北榮總針對不同癌別的重粒子訂有治療照射次數,是參考重粒子治療經驗最豐富的日本而訂定。
在副作用方面,重粒子相對於光子治療副作用小很多,但仍有特殊情況會產生不適,如腫瘤組織太靠近肋骨,很可能在照射完後數個月出現肋骨骨折狀況,不過只需吃止痛藥即可,不需開刀;若腫瘤靠近皮膚,也可能會有皮膚的不適反應。腸胃道的副作用一般較少出現。
適合無遠端轉移的肝腫瘤 屬第二線治療 肝癌治療

的選項很多,原則上,能夠手術就建議手術;若因為有多顆腫瘤不適合開刀,也還有電燒、經
肝動脈化學栓塞、化學灌注療法可以嘗試,也有健保給付。若是不適合開刀、有淋巴轉移或者遠端轉移的患者,這時以標靶及免疫等藥物治療為主、放射線治療為輔。
雖然重粒子威力強大,但目前尚無臨床試驗證據支持重粒子與手術有同等效果,所以與其他放射治療一樣屬於肝癌的第二線治療。不過臨床上偶而也會遇到病人能手術卻不想開刀,接受重粒子治療,也有機會達到手術根除的效果。北榮賴宜君醫師曾經收治一位72歲的B肝帶原者,MRI檢查肝腫瘤為2.3公分,但考量治療風險不希望手術或其他治療,獲選加入重粒子治療的臨床試驗,進行4次呼吸調控重粒子放射治療,追蹤顯示右肝腫瘤消失。
以重粒子治療肝腫瘤,需符合以下條件:單一顆腫瘤直徑12公分以下,或者腫瘤顆數在3顆內、直徑總和不超過15公分的患者,並且肝臟功能條件需要在Child-Pugh A或B級。
少數病人也有機會接受重粒子治療後再換肝。不管是光子、質子或重粒子,只要放射線治療後,腫瘤縮小,病況符合換肝的米蘭準則,如單一顆腫瘤小於5公分或腫瘤少於3顆且最大不超過3公分,就有機會討論換肝這個選項。
不適合接受重粒子治療的情況 以下這些情況
都不適合接受重粒子治療: Child-Pugh C級或者有藥物控制不下來的腹水、腫瘤以外剩餘的肝臟體積過小、腫瘤已侵犯腸胃道、太多遠端轉移、有裝膽道金屬支架的病人,都不適合做重粒子治療;還有若病人已經十分虛弱,每日臥床時間超過50%以上,考量到治療的效益,也不建議。
雖然肝癌轉移的病人原則不建議,但少部分病人屬於「寡轉移」,在吃了標靶藥物或免疫治療後,腫瘤縮小或沒有變大,轉移病灶≦5顆,也可考慮重粒子治療,可能有治療效益,而治療後病人仍需要持續進行標靶與免疫療法。
上述這些治療條件會隨著醫院治療經驗與國際經驗而滾動性修正,目前北榮的準則以日本經驗為主。
其他注意事項
此外,由於重粒子對於腸氣很敏感,若射線經過腸子,腸氣會嚴重影響劑量分布,所以若是治療肝癌或胰臟癌,患者需要趴在治療檯上,讓射線從背部進來,以避開腸氣的干擾,而患者的身體狀況也要能夠維持趴姿半小時到一小時。照射時也可能需要配合呼吸調控,短暫憋氣。
若是病人曾接受過其他放射線治療,則建議與重粒子治療間隔久一點;若患者有服用抗新生血管的標靶藥物,如新銳擇(ramucirumab, Cyramza)、癌思停(bevacizumab, Avastin),由於照射時會照射到大血管,可能會提高腸胃道出血的機率,因此會需要與重粒子錯開一個月以上。其餘化療藥物或標靶藥物,也建議暫停並與重粒子錯開兩周以上。
理論上重粒子療效優於質子與光子 但缺乏臨床試驗數據
雖然因為上述優勢,理論上重粒子的劑量分布、相對生物效應與低氧加強反應皆優於光子刀與質子治療,所以效應也較好,但是究竟好多少,因無隨機對照組的臨床試驗比較,目前尚無明確數據。
重粒子與手術或藥物也很難直接比較療效。重粒子與手術都是將腫瘤去除掉,因此局部復發率都很低,但肝癌有個特性是會在周圍正常組織復發,此時兩種治療的復發率差異不大,而兩者的存活率則是缺乏直接比較的研究。
至於與藥物的比較,因設備廠商很少贊助這類型研究,要達到足夠的病人數經費也很可觀,目前也缺乏資料。通常若病人合乎用藥條件,都還是會建議病人在重粒子治療結束後,繼續用藥。
不過,從零星發表的論文來看,歐洲海德堡大學曾經做過攝護腺癌的重粒子治療與質子治療的比較研究,總收案人數約100人,以抽籤方式決定使用哪種治療,結果顯示,以重粒子治療的患者生活品質較好。
日本也有同樣結果。在重粒子治療重鎮兵庫縣立粒子醫療中心(Hyoku Ion Beam Medical Center)的患者,都會由當地的醫師同時評估重粒子與質子兩種治療,多數是重粒子的劑量分布較好。
持平而論,台灣的臨床經驗顯示,有時評估出來病人做光子治療效果也很好,副作用也低,未必需要使用到重粒子。以攝護腺癌為例,放射線時常會經過直腸,許多人擔心放射線治療後會有腸道出血的副作用。不過現在光子治療也很進步,造成直腸出血的機率只有1~2%,且大部分的病人都會復原,沒有嚴重的副作用。重粒子或許機率可以更低,而且重粒子因為可以降低周遭器官的放射劑量,理論上未來造成後續第二種癌症的機率也可下降。但這些微的機率差異,是否值得花上幾十萬甚至上百萬台幣,就顯得見仁見智。
此外,早期肝癌手術的5年存活率有70~80%,若做光子的放射治療,其存活中位數也有3~4年,是否需要花費大把金錢投注在重粒子治療?這牽涉到每個人價值觀不同,病況不一樣也會有不同的考量,在決定要做重粒子治療前,醫師會盡量提供完整的評估,提供病人選擇參考。
整體而言,要不要使用重粒子療法需全盤考量病情條件、經濟能力與治療效益。若病人正常肝臟夠多、肝腫瘤位置不刁鑽、離腸胃道夠遠,以目前健保給付的治療方法就能達到不錯的效果,局部控制率也能達到一定程度,未必需要做到重粒子治療;若經濟寬裕,或是腫瘤條件沒有上述那麼理想,重粒子也是可以考慮的治療選項。

|


 字體:小 中 大
字體:小 中 大

 字體:小 中 大
字體:小 中 大