字體:小 中 大
字體:小 中 大 |
|
|
|
| 2026/03/23 16:06:36瀏覽166|回應0|推薦1 | |
|
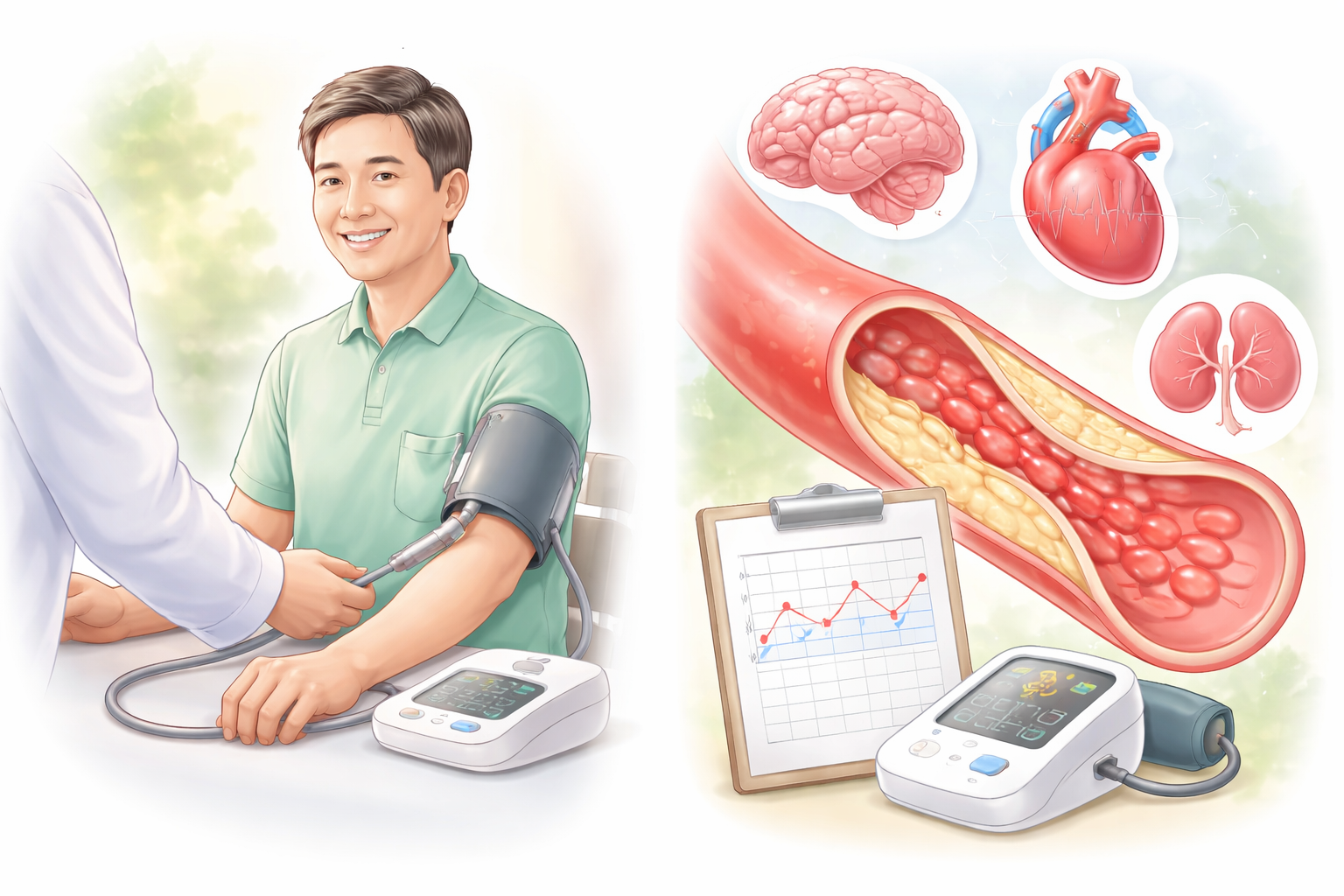
「量血壓」的意義~在看「血管老化的代理指標」
~2026.3.23 陳宗嶽以AI整理於台北
血壓量測的意義,不在「得到一個數字」,而在於用這個數字去判讀血管系統長期承受的壓力狀態,並據此預測與干預疾病風險。
血壓是血管負荷與血管老化的「代理指標」,其臨床意義需結合診斷門檻、長期趨勢與整體心血管風險共同判讀。其核心意義包括:
1. 核心觀念
• 血管老化與壓力:血壓反映「血管老化速度」與「機械負荷」是非常貼切的比喻。醫學上稱為「動脈硬化(Arterial Stiffness)」。長期高血壓會導致血管壁增厚、失去彈性,進而加速老化與損壞。
• 沈默的殺手:「無症狀不代表沒傷害」是極其重要的觀念。高血壓之所以危險,就是因為它在造成中風或心肌梗塞前,通常沒有明顯感覺。
2. 數值定義
• 130/80 mmHg: 根據最新的指南,血壓達 130/80 mmHg 確實被定義為「高血壓第一期」(Stage 1 Hypertension)。從 120 mmHg 就開始關注與管理生活型態,這符合「預防醫學」的趨勢。
• 風險翻倍:「收縮壓每增加 20 mmHg,心血管死亡風險翻倍」,這是基於經典流行病學研究(如 Framingham Study)的數據。
3. 有關錯誤認知的查核
• 居家血壓 vs 診間血壓: 這是目前醫師最強調的一點。醫學界現在推廣 「722 原則」(連續 7 天、早晚各 2 次、每次量 2 遍取平均),因為居家血壓能排除「白袍高血壓」,更能準確預測器官受損風險。 • 藥物依賴的迷思: 文章澄清降壓藥不是「成癮」,而是「控制」。這對提升病人服藥順從性非常有幫助。
• 並非越低越好: 對於高齡者或有嚴重血管狹窄的病人,血壓過低(如收縮壓低於 110 或 100)確實可能導致腦部灌流不足,引起頭暈甚至跌倒。
4. 鈉攝取與量測姿勢
• 鹽分與飲食:對於高血壓影響極大的「鈉攝取」(鹽分)與「DASH 飲食(得舒飲食)」在生活型態管理中其實與運動同等重要。
• 量測姿勢: 血壓數字的準確性極度依賴量測姿勢,壓脈帶高度與心臟同高、背有靠、腳不翹二郎腿、量前靜坐5分鐘。若姿勢不對,數字的參考意義會大打折扣,誤差可達:5–15 mmHg(臨床實測)。
壹、從臨床與生理層面拆解其作用
一、血壓數值本質:一個「動態風險指標」
血壓(mmHg)反映兩件事: • 收縮壓(SBP):心臟收縮時對血管壁的壓力 • 舒張壓(DBP):血管在放鬆時維持的基礎壓力
👉 本質是:「血流對血管內皮的機械負荷」
二、量血壓的四個核心作用
1️⃣ 早期發現「無症狀疾病」
高血壓的特性: • 初期幾乎無症狀 • 但已開始造成: • 血管內皮損傷 • 動脈硬化 • 微血管破壞
👉 因此血壓是:最早可量化的心血管風險訊號
2️⃣ 預測重大疾病風險
血壓數值直接對應:
血壓變化 對應風險 ↑20 mmHg(收縮壓) 中風風險 ×2 ↑10 mmHg(舒張壓) 心血管死亡率上升
👉 可預測: • 中風 • 心肌梗塞 • 心衰竭 • 腎衰竭
3️⃣ 作為治療決策依據
血壓數值決定三件事:
(1)是否需要治療 • ≥130:開始評估 • ≥140:多數需介入
(2)治療方式 • 生活型態 vs 藥物
(3)治療強度 • 目標值設定(如 <130 或 <140)
4️⃣ 監測治療效果與疾病進程
透過長期量測可判斷: • 藥物是否有效 • 血壓是否穩定
• 是否存在: • 清晨高血壓 • 夜間不降(non-dipping) • 血壓變異過大
👉 這些都與中風高度相關
三、為什麼「趨勢」比單次數值更重要
血壓具有高度波動性,受以下影響: • 情緒(交感神經) • 運動 • 咖啡因 • 溫度 • 睡眠
👉 因此臨床看的是:「長期平均 + 變異模式」
而不是:某一次的高或低
四、量血壓其實是在看「血管老化速度」
血壓升高代表: • 動脈彈性下降(arterial stiffness) • 血管阻力上升 • 微血管結構改變
👉 換句話說:
血壓是「血管年齡」的外在表現
五、血壓數字的實際意義對照
數值區間 真正意義 <120/80 血管負荷低 120–129 開始偏高 130–139 已進入風險累積 140–159 血管損傷進行中 ≥160 高風險,器官受損機率高
這是美國標準,ACC/AHA 2017;歐洲 / 台灣:仍以 140/90 為診斷。台灣臨床多仍以辦公室血壓 ≥140/90 mmHg 為主要診斷門檻(2022 台灣指南),但認同 ACC/AHA 的 130/80 作為關注點與居家/整體風險評估標準。
2025 AHA/ACC 更新強調使用 PREVENT 風險計算器(取代舊 PCE),並對低風險 Stage 1 病患先生活型態 3-6 月,若未達標再考慮藥物。
六、臨床上最重視的不是「數值」,而是這三件事
① 長期平均(chronic load)
→ 決定動脈硬化速度
② 日內變化(variability)
→ 決定是否易發中風
③ 個體風險(comorbidity)
→ 糖尿病、腎病、吸菸等
七、一句話結論
量血壓不是為了知道「現在多少」,而是為了判斷「血管正在承受多大的長期破壞壓力」。
貳、10個對血壓錯誤認知的清單
1️⃣「血壓只要沒超過140就正常」
錯誤點:忽略風險分層 • 130–139 / 80–89 已屬高血壓前期(或第一期) • 心血管風險已開始上升
👉 正確觀念: 120以上就應開始管理,而不是等到140
2️⃣「年紀大血壓高是正常的」
錯誤點:把「常見」當「合理」 • 血壓隨年齡上升是現象,不是健康標準 • 長期高血壓仍會造成: • 中風 • 心衰竭 • 腎衰竭
👉 正確觀念: 高齡可放寬,但不是放任。
3️⃣「收縮壓比較重要,舒張壓不用管」
錯誤點:不完整 • 年輕人:舒張壓更關鍵 • 中老年:收縮壓影響較大 • 兩者皆為獨立風險因子
👉 正確觀念: 任何一項異常,都算高血壓
4️⃣「偶爾量高沒關係」
錯誤點:低估變異背後的風險 • 血壓本來會波動,但: • 若「經常偏高」→已具臨床意義 • 高變異性本身就是風險因子
👉 正確觀念: 看平均值,但也要看波動幅度
5️⃣「只要沒有症狀就不用治療」
錯誤點:典型誤區(沉默殺手) • 高血壓多數無症狀 • 出現症狀時往往已: • 中風 • 心肌梗塞 • 腎損傷
👉 正確觀念: 無症狀 ≠ 無傷害
6️⃣「吃藥會依賴,能不吃就不吃」
錯誤點:將慢性病用藥誤解為成癮 • 降壓藥不是成癮物質 • 停藥後血壓上升,是疾病本身存在
👉 正確觀念: 藥物是控制工具,不是依賴來源
7️⃣「血壓降越低越好」
錯誤點:忽略過度治療風險 • 過低可能造成: • 腦灌流不足 • 頭暈、跌倒 • 腎功能惡化
👉 正確觀念: 目標是「適當範圍」,不是越低越好
8️⃣「只量診間血壓就夠了」
錯誤點:忽略白袍高血壓與隱匿性高血壓 • 有些人: • 診間高 → 平時正常(白袍型) • 診間正常 → 平時高(隱匿型)
👉 正確觀念: 居家血壓才是長期風險指標
9️⃣「有運動就不會高血壓」
錯誤點:過度簡化 • 運動可降低風險,但不能完全抵消: • 遺傳 • 飲食(鹽分) • 年齡
👉 正確觀念: 運動是控制因素之一,不是保證。
🔟「血壓控制好就不會心血管疾病」
錯誤點:忽略多重風險因子 • 心血管疾病還包括: • 血脂 • 血糖 • 發炎 • 吸菸
👉 正確觀念: 血壓只是風險拼圖的一部分
總結(臨床觀點)
血壓管理的核心不是單一數字,而是三個層次:
① 門檻(Threshold) • 130 / 140 是診斷節點
② 長期平均(Trend) • 居家血壓最具價值
③ 全身風險(Global risk) • 心血管整體評估
一句話結論
血壓不是「正常或異常」,而是一條連續風險曲線;誤解多半來自把連續變化當成單一界線。
臉書: |
|
| ( 知識學習|其他 ) |